En esta guía de terapia para fracturas abiertas, vamos a abordar en detalle las diferentes terapias médicas y quirúrgicas utilizadas para tratar fracturas óseas, así como los procedimientos y consideraciones involucrados en cada una de ellas. El objetivo es proporcionar una comprensión clara y completa de estos tratamientos para ayudar a las personas que han sufrido estas lesiones a comprender mejor su situación y su proceso de recuperación.
Terapia para fracturas abiertas
Profilaxis del Tétanos
La profilaxis del tétanos suele administrarse a pacientes con traumas abiertos. Se administra terapia antibiótica específica basada en los resultados de los cultivos si es necesario.
Tratamiento Quirúrgico
Trauma
El tratamiento de emergencia para las fracturas implica la reducción no quirúrgica de la fractura y la inmovilización. Se indican cambios diarios de apósitos con solución de peróxido y lavados con solución salina para controlar la infección. También se indica la debridación de la herida.
El momento de la reconstrucción en fracturas abiertas siempre ha sido motivo de discusión. De hecho, a menudo se desaconseja realizar el cierre primario de las heridas traumáticas cuando la viabilidad del tejido está en duda; sin embargo, se ha determinado que la cobertura primaria del colgajo dentro de las 72 horas produce mejores resultados y una menor tasa de infección que el cierre tardío o diferido. Por lo tanto, una reconstrucción temprana puede subestimar o sobrestimar la cantidad de hueso a extirpar y reemplazar, mientras que una reconstrucción tardía puede tener un mayor riesgo de complicaciones infecciosas y vasculares. El momento de la reconstrucción ósea depende del tiempo transcurrido desde la lesión en el primer referimiento del paciente, de la participación y viabilidad del tejido blando y de la anchura de la brecha ósea a rellenar.
Dentro de las primeras 72 horas después del trauma, las lesiones simples con participación limitada o nula del tejido blando se tratan inmediatamente con debridación radical e injerto óseo o transferencia de colgajo óseo en un solo tiempo. Las lesiones complejas con participación del tejido blando se tratan con colgajo muscular libre y injerto óseo diferido o un colgajo osteomiocutáneo en un solo tiempo.
Los pacientes referidos 72 horas después del trauma suelen presentar heridas infectadas y requieren debridación y reconstrucción diferida. En resumen, se tienen en cuenta los siguientes puntos:
- Reconstrucción inmediata (dentro de las 72 horas)
- Cirugía en un solo tiempo: Reconstrucción de tejidos blandos y hueso (colgajo muscular e injertos óseos/colgajo osteomiocutáneo)
- Cirugía en dos tiempos: Cubierta de tejidos blandos (colgajo muscular libre); reconstrucción ósea (injerto óseo/colgajo)
- Reconstrucción tardía (>72 horas)
- Cirugía en un solo tiempo: Reconstrucción de tejidos blandos y hueso (colgajo muscular e injertos óseos/colgajo osteocutáneo)
- Cirugía en dos tiempos: Cubierta de tejidos blandos (colgajo muscular libre); reconstrucción ósea (injerto óseo/colgajo)
Normalmente, la reconstrucción de la tibia para fracturas abiertas es una función de las características de la brecha ósea (≥ 6 cm) resultante de la debridación de la herida y la reducción de la fractura, así como de las características del daño del tejido blando (colgajo local o libre).
Tumores
La elección del procedimiento reconstructivo depende de la patología primaria. Los neoplasmas óseos malignos generalmente requieren resección amplia con al menos 2 cm de margen tumoral libre y, ocasionalmente, resección en bloque de los músculos regionales y la piel que los cubre con el sitio de biopsia y el aclaramiento ganglionar.
Osteomielitis
Se necesita sequestrectomía y resección de hueso cicatrizado e infectado y tejido blando para erradicar la infección y lograr un entorno vascular viable. Planifique la reconstrucción después de evaluar el defecto.
Pseudoartrosis
El tratamiento depende de la edad del paciente y la gravedad de la enfermedad. En etapas avanzadas, cuando se deben llenar brechas mayores de 3 cm o cuando el injerto óseo convencional ha fallado, el injerto de tibia vascularizada es el tratamiento de elección.
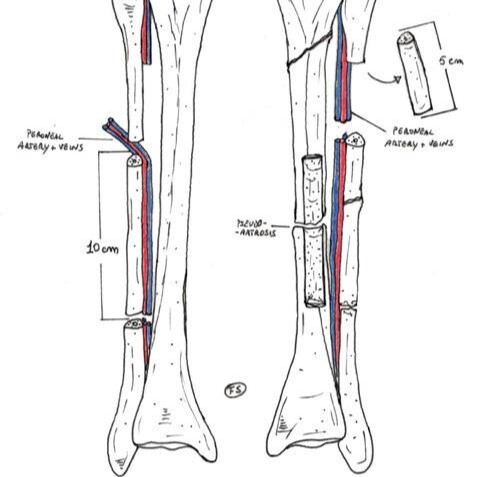
Técnica de Reconstrucción Ósea
Las técnicas de reconstrucción ósea dependen del tamaño del defecto óseo y del daño en el tejido blando. A continuación, se describen las técnicas comunes:
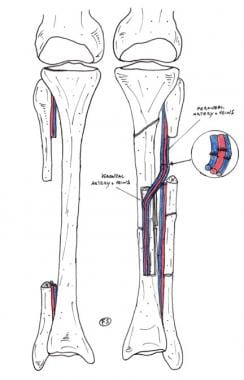
Defectos Pequeños (Menos de 6 cm)
Para defectos óseos más pequeños con poco o ningún daño en el tejido blando, se puede realizar una trasplantación autóloga de hueso esponjoso desvascularizado tomado de la cresta ilíaca y estabilizado con fijación externa. Con esta técnica, casi el 90% de los pacientes con un defecto no mayor de 2.5 cm logran la unión ósea, con baja morbilidad en el sitio donante.
Defectos Grandes (Más de 6 cm)
Cuando el defecto óseo es más grande de 6 cm, se indica la trasplantación de hueso cortical. Se ha tratado con éxito defectos esqueléticos tan anchos como 25 cm con injertos de fíbula desvascularizados simples o dobles, informando una tasa de éxito de unión del 67% para brechas de 7.5-12.5 cm, con una tasa de incidencia de fracturas por estrés de solo el 17%. Una tasa de éxito similar del 68% se informó para brechas de 12.5-25 cm, con una mayor incidencia de fracturas por estrés (58%).
Consideraciones Adicionales
La abalación de tumores tibiales a menudo resulta en una pérdida masiva de hueso tibial (a menudo >6 cm), con la posible preservación de tejidos blandos y pedículos vasculares. En estos pacientes, el procedimiento reconstructivo parece ser menos problemático en comparación con los traumas de alta energía, pero el uso de tratamientos adicionales como la quimioterapia o la radioterapia a menudo compromete el resultado de la reconstrucción.
La reconstrucción con fibula libre para defectos tibiales tras la resección por osteomielitis crónica no siempre ha dado resultados satisfactorios. Entre los factores que influyen en estos resultados se encuentran la fibrosis de los tejidos blandos que rodean los huesos y las estructuras vasculares y la hipertensión venosa resultante. Los métodos de fijación interna se han evitado para reducir el riesgo de exacerbar la osteomielitis.
Reconstrucción de Tejidos Blandos
La elección del procedimiento reconstructivo de tejidos blandos depende principalmente de la ubicación y la extensión del defecto de tejidos blandos. Usualmente, la reconstrucción de tejidos blandos es obligatoria para fracturas abiertas y para resecciones relacionadas con osteomielitis, pero es cuestionable para fracturas cerradas y para resecciones relacionadas con pseudoartrosis o tumores.
Detalles Preoperatorios en Terapia para Fracturas
Evaluación Vascular
Antes de la cirugía, se realiza una evaluación preoperatoria del flujo vascular tanto en la pierna del donante como en la del receptor. Esto se hace para evitar posibles complicaciones relacionadas con la circulación sanguínea, como la isquemia del pie. Se realizan evaluaciones clínicas y, en algunos casos, exámenes de ultrasonido Doppler a color para evaluar la permeabilidad y dirección del flujo vascular. La angiografía o arteriografía se reservan para casos dudosos.
Detalles Intraoperatorios
Extracción del Colgajo de Peroné
- Preparación del Paciente: El paciente se coloca en posición supina en la mesa de operaciones con la rodilla flexionada a 90 grados y el pie fijado a la mesa con un cinturón.
- Incisión y Dissección: Se realiza una incisión a lo largo del borde del peroné, que es palpable en el lateral de la pierna. Se identifican y preservan los nervios poplíteos externos, que se encuentran debajo de la cabeza del peroné. Luego, se disecan los músculos peroneos de la cara anterior del peroné y se accede al compartimento extensor. Se identifican los vasos tibiales anteriores, el nervio tibial y la membrana interósea.
- Osteotomía del Peroné: Se realiza una osteotomía del peroné con una sierra recíproca para extraer exactamente la longitud de hueso requerida. Se secciona el paquete peroneo distalmente mientras se expone y se incide la membrana interósea.
- Dissección del Pedículo: Se retrae completamente el segmento del peroné y se diseca el pedículo hasta su origen en la bifurcación de la arteria tibial posterior. Se dejan sin tocar los 3 cm proximales y los 5 cm distales del peroné para proteger el nervio poplíteo externo y la estabilidad del tobillo.
- Preparación del Colgajo: El segmento de peroné extraído puede medir hasta 26-30 cm de longitud y 1.5 cm de ancho. El injerto se remodela en su lugar antes de cortar el pedículo.
- Preparación del Área Receptora: Después de la debridación o la excisión en bloque, se estabilizan los extremos tibiales con un dispositivo de fijación externa y se preparan las cavidades medulares para recibir el injerto.
- Osteosíntesis: Se lleva a cabo la osteosíntesis del injerto de peroné mediante infibulación o osteotomías escalonadas y tornillos de compresión. Se pueden usar chips de hueso esponjoso como ayuda para mejorar la cicatrización.
- Anastomosis Vascular: Se realiza una anastomosis vascular con la arteria y la vena tibial posterior en un patrón lateroterminal, generalmente a nivel del tobillo. El colgajo de peroné también puede usarse para revascularizar la pierna, anastomosando los extremos de la arteria peroneal con los muñones de la arteria tibial posterior/anterior.

Consideraciones Adicionales
- Variaciones en la Técnica: Dependiendo del tamaño del defecto óseo y las necesidades específicas del paciente, pueden realizarse ajustes en la técnica quirúrgica, como el uso de un colgajo doble de peroné o la inserción de hueso esponjoso entre el peroné y la tibia.
- Cuidados Postoperatorios: Después de la cirugía, se toman medidas para garantizar una adecuada cicatrización y rehabilitación. Esto puede incluir el uso de drenajes para evitar acumulaciones de líquido, cuidado de las incisiones quirúrgicas y terapia física para recuperar la fuerza y la movilidad.
Cuidados Postoperatorios en la Reconstrucción de Fracturas con Colgajo de Peroné
Después de someterse a una cirugía de reconstrucción de fracturas óseas con colgajo de peroné, es crucial que los pacientes comprendan los cuidados necesarios durante el período postoperatorio para garantizar una recuperación exitosa y minimizar las complicaciones. En esta guía, explicaremos detalladamente cada aspecto de los cuidados postoperatorios, desde la posición del paciente hasta el seguimiento a largo plazo.
Posicionamiento del Paciente
Después de la cirugía, el paciente se coloca en posición supina, preferiblemente sobre un colchón de aire o agua, con ambas piernas ligeramente elevadas. La pierna del donante se mantiene en posición funcional mediante un vendaje elástico o un yeso protector. La pierna receptora generalmente se sostiene en su lugar con un dispositivo de fijación externa y se envuelve con un vendaje suave que permite inspecciones frecuentes.
Manejo de Drenajes
Los drenajes de succión se evalúan diariamente y se retiran solo cuando se ha recolectado entre 20 y 30 mL de suero. Se realiza un lavado continuo de la zona receptora con solución salina isotónica o solución de povidona-yodo al 30%, especialmente en pacientes traumatizados. Este lavado se continúa hasta que no se drena más sangre ni secreción corpuscular, lo que generalmente ocurre después de unos 7 días.
Cuidado de la Pierna Donante
Si se ha aplicado un injerto de piel en la pierna donante, se retira el vendaje junto con las suturas en el quinto día. No se permite la ambulación durante las primeras 2 semanas. Después de 2-3 semanas, la zona donante también ha sanado lo suficiente. Se retira el yeso o el vendaje elástico y se pide al paciente que camine apoyándose en la pierna donante con la ayuda de muletas. El dispositivo de fijación externa utilizado para inmovilizar el colgajo de peroné y estabilizar la osteosíntesis se deja en su lugar, y el paciente es dado de alta.
Seguimiento y Rehabilitación
Se mantiene el método de fijación hasta que los hallazgos radiológicos demuestren una buena osteointegración y la integración del injerto. Por lo general, el dispositivo de fijación externa se retira después de lograr la unión ósea completa, lo que generalmente ocurre después de unas 10 semanas. La capacidad de carga completa se recupera gradualmente y se restablece por completo solo después de 4-6 meses después de la cirugía. La rehabilitación funcional de las articulaciones puede comenzar temprano después de la cirugía, eventualmente sustituyendo el dispositivo de fijación externa por un tutor ortopédico.

Seguimiento Postoperatorio
Se realiza un seguimiento cercano del colgajo de peroné en el período postoperatorio temprano utilizando un sonda Doppler. Se monitorea la viabilidad del colgajo cada hora durante el primer día, cada 2 horas durante el segundo y tercer día, y 4 veces al día hasta 2 semanas después de la cirugía para verificar la permeabilidad de la microanastomosis y la perfusión del colgajo de piel o músculo.
La unión ósea se evalúa mediante radiografías seriadas o gammagrafías óseas a los 1, 3-6 meses y 1 año después de la cirugía. La unión ósea se logra cuando hay continuidad en 2 planos y la línea de fractura ha desaparecido. Las fracturas por estrés o la curvatura pueden identificarse fácilmente.
Complicaciones
Las complicaciones pueden ser generales o específicas, y estas últimas pueden estar relacionadas con el área receptora o donante. Las generales incluyen reacciones a anestésicos, hematoma, seroma e infección. Las específicas pueden estar relacionadas con la extracción del peroné, la reconstrucción tibial y la cirugía de colgajo libre.
Las complicaciones específicas relacionadas con el área donante pueden ser tempranas o tardías. Las tempranas comunes incluyen disminución de la potencia de flexión del dedo gordo, parestesia, disestesia del dorso del pie e, incluso, isquemia del pie y lesiones del nervio poplíteo con pérdida de la dorsiflexión del pie. Las tardías incluyen edema, dolor al caminar, rigidez del tobillo, cicatrización hipertrófica e, incluso, inestabilidad y curvatura tibial en niños.
Las complicaciones relacionadas con el área receptora pueden ser trombosis arterial o venosa, isquemia o congestión del colgajo de piel, infección de tejidos blandos, acortamiento o alargamiento de la extremidad y, en casos raros, trombosis de la arteria tibial posterior.
Resultados y Pronóstico
Los estudios han reportado altas tasas de éxito en la reconstrucción de fracturas tibiales extensas con colgajos de peroné vascularizados. Los pacientes suelen lograr la unión ósea después de unos meses de la cirugía, y la recuperación funcional completa puede tardar varios meses. Sin embargo, en casos de reconstrucción después de resección de cáncer óseo, las tasas de éxito pueden ser más bajas. Sin embargo, es importante que los pacientes comprendan los cuidados postoperatorios necesarios y estén atentos a cualquier signo de complicaciones para garantizar una recuperación exitosa. Si tienes alguna pregunta o inquietud sobre tu proceso de recuperación, no dudes en consultar a tu médico.
Conclusión
El tratamiento de las fracturas óseas implica una combinación de terapia médica y quirúrgica, con diferentes enfoques dependiendo de la naturaleza y gravedad de la lesión. Es importante buscar atención médica inmediata en caso de sospecha de fractura y seguir las recomendaciones del médico para facilitar una recuperación rápida y exitosa. La prevención juega un papel crucial en la reducción del riesgo de fracturas, por lo que adoptar un estilo de vida saludable y tomar medidas para proteger los huesos es fundamental. Esperamos que esta guía haya proporcionado información útil y clara sobre el tratamiento de las fracturas óseas y cómo superarlas. Si tienes alguna pregunta adicional o necesitas más información, no dudes en consultar a un profesional de la salud. ¡Recuerda que la recuperación es posible y estaremos aquí para apoyarte en cada paso del camino!
